Współczesna implantologia oferuje skuteczne, trwałe i estetyczne rozwiązanie w przypadku utraty zębów. Jednak nie każdy pacjent może zostać zakwalifikowany do zabiegu od razu.
Wielu dorosłych zastanawia się: czy przy chorobach przewlekłych – takich jak cukrzyca, nadciśnienie czy osteoporoza – możliwe jest bezpieczne wszczepienie implantów zębowych?
Odpowiedź brzmi: tak, w większości przypadków implanty można stosować, ale wymagają one indywidualnej oceny ryzyka, odpowiedniego przygotowania i ścisłej współpracy z lekarzem prowadzącym.
W tym artykule wyjaśniamy, jak różne schorzenia wpływają na proces gojenia i osteointegracji (czyli zrastania się implantu z kością), jakie są przeciwwskazania, a także jak wygląda kwalifikacja medyczna w przypadku pacjentów z chorobami przewlekłymi.
Na czym polega zabieg wszczepienia implantu zębowego
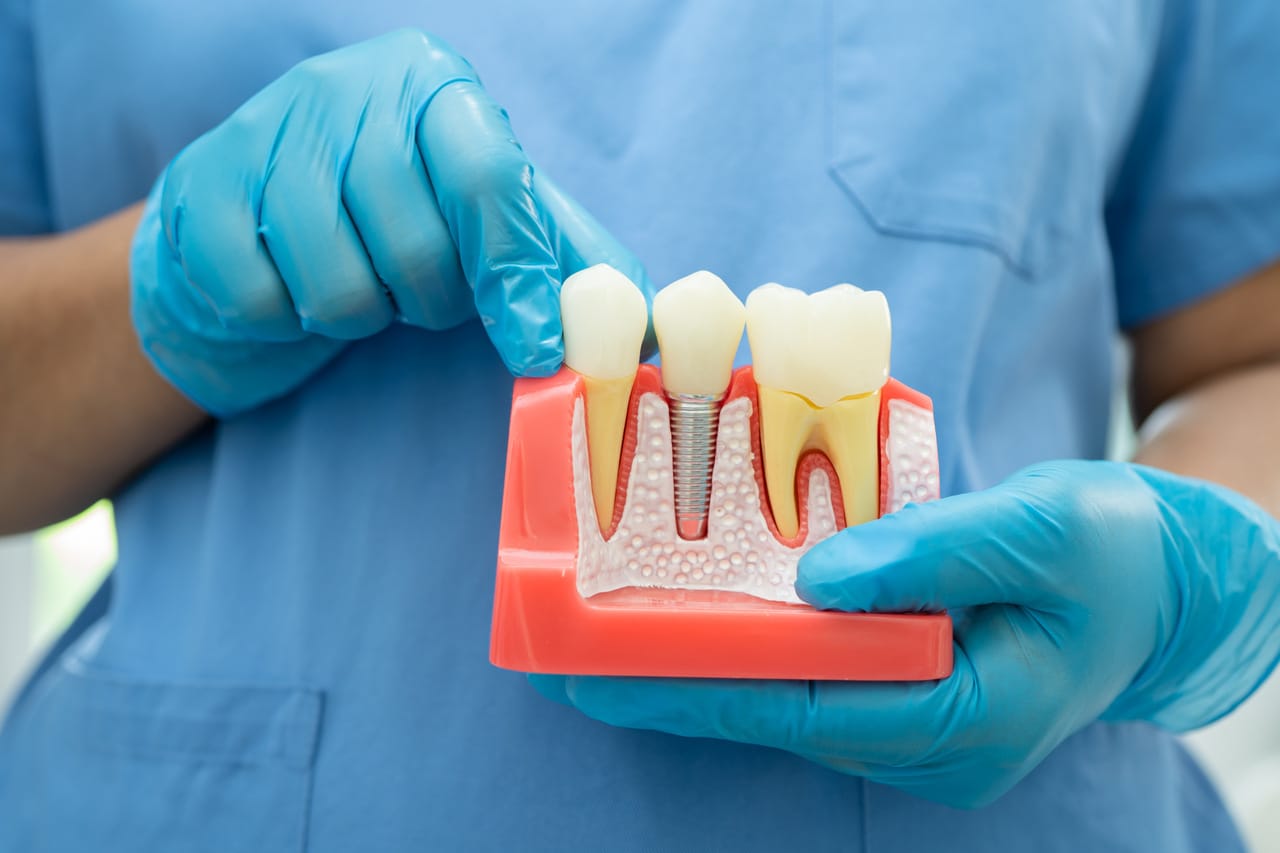
Implant to tytanowy lub cyrkonowy element, który zastępuje korzeń zęba i stanowi podstawę dla korony protetycznej.
Proces leczenia składa się z kilku etapów:
- Diagnoza i plan leczenia – lekarz implantolog analizuje stan kości, wykonuje tomografię 3D i konsultuje wyniki z lekarzem prowadzącym (np. diabetologiem czy kardiologiem).
- Zabieg chirurgiczny – implant zostaje wprowadzony w kość w znieczuleniu miejscowym.
- Proces osteointegracji – trwa od 2 do 6 miesięcy, w tym czasie implant zrasta się z tkanką kostną.
- Osadzenie korony – po uzyskaniu stabilności biologicznej, implant zostaje uzupełniony o koronę porcelanową lub cyrkonową.
Właśnie ten etap zrastania się implantu z kością jest kluczowy – to tutaj choroby przewlekłe mogą wpływać na skuteczność leczenia.
Choroby przewlekłe a proces gojenia – dlaczego to tak ważne
Każdy zabieg implantologiczny wymaga, by organizm pacjenta był zdolny do prawidłowego gojenia tkanek i odbudowy kostnej.
Choroby przewlekłe, takie jak cukrzyca, osteoporoza czy nadciśnienie, mogą wpływać na:
- tempo regeneracji tkanek,
- ukrwienie błony śluzowej,
- odporność organizmu,
- metabolizm kości.
Nie oznacza to jednak, że implanty są przeciwwskazane. Współczesna stomatologia i medycyna umożliwiają bezpieczne leczenie nawet u pacjentów z obciążeniami zdrowotnymi, o ile choroba jest ustabilizowana i kontrolowana.
Cukrzyca a implanty zębów – czy to bezpieczne rozwiązanie?
Jak cukrzyca wpływa na proces gojenia
Cukrzyca, zwłaszcza niekontrolowana, powoduje wolniejsze gojenie się ran i obniżoną odporność organizmu.
U pacjentów z wysokim poziomem glukozy we krwi wzrasta ryzyko infekcji, stanów zapalnych dziąseł i niepowodzenia osteointegracji.
Czy implanty są możliwe przy cukrzycy?
Tak – jeśli poziom glikemii jest dobrze kontrolowany (HbA1c < 7,5%), zabieg może być przeprowadzony bez większego ryzyka.
Implantolodzy coraz częściej wykonują implantacje u pacjentów z cukrzycą typu 2, zwłaszcza przy stosowaniu nowoczesnych technik wspomagających regenerację (np. PRF – fibryna bogatopłytkowa, osocze bogate w płytki).
Zalecenia dla diabetyków przed implantacją
- Konsultacja z diabetologiem.
- Wyrównanie poziomu cukru.
- Antyseptyczne płukanie jamy ustnej przed i po zabiegu.
- Częstsze wizyty kontrolne w pierwszych 6 miesiącach.
Nadciśnienie tętnicze a implanty – co warto wiedzieć
Wpływ nadciśnienia na zabieg
Nadciśnienie samo w sobie nie jest przeciwwskazaniem, ale niekontrolowane ciśnienie może zwiększać ryzyko krwawienia podczas zabiegu i utrudniać gojenie.
Kiedy implantacja jest bezpieczna
Jeśli pacjent przyjmuje leki regularnie, a ciśnienie utrzymuje się w granicach normy, implanty mogą być zakładane bez przeszkód.
Ważne jest poinformowanie lekarza o przyjmowanych lekach (np. β-blokerach, inhibitorach ACE), ponieważ mogą one wpływać na reakcje organizmu na stres i środki znieczulające.
Implanty a osteoporoza
Dlaczego osteoporoza budzi wątpliwości
Osteoporoza prowadzi do osłabienia struktury kości, co może teoretycznie utrudniać zrost implantu.
Jednak badania pokazują, że przy właściwej kwalifikacji pacjenta skuteczność implantacji u osób z osteoporozą jest zbliżona do populacji zdrowej.
Kiedy wymagana jest ostrożność
U pacjentów przyjmujących bisfosfoniany (np. kwas zoledronowy, alendronian) ryzyko powikłań, takich jak martwica kości szczęki, jest zwiększone.
W takich przypadkach konieczna jest ścisła współpraca implantologa z lekarzem prowadzącym i ocena korzyści względem ryzyka.
Implanty a choroby serca i układu krążenia
Choroby kardiologiczne, takie jak choroba wieńcowa, arytmie czy przebyty zawał, nie wykluczają możliwości leczenia implantologicznego.
Kluczowe jest jednak:
- uzyskanie zgody lekarza kardiologa,
- zapewnienie stabilnego ciśnienia i rytmu serca,
- wykonanie zabiegu w warunkach minimalnego stresu i pełnego monitoringu.
U pacjentów stosujących leki przeciwzakrzepowe (np. warfarynę, NOAC) konieczne jest wcześniejsze ustalenie modyfikacji dawki, aby uniknąć nadmiernego krwawienia.
Implanty a choroby autoimmunologiczne
Choroby takie jak reumatoidalne zapalenie stawów (RZS), toczeń czy choroby tarczycy mogą wpływać na metabolizm kości oraz gojenie tkanek.
Nie stanowią one przeciwwskazania bezwzględnego, ale wymagają monitorowania stanu zapalnego i stabilnego leczenia farmakologicznego.
U pacjentów leczonych lekami immunosupresyjnymi implanty należy planować w okresach remisji choroby.
Tabela – choroby przewlekłe a możliwość implantacji
| Choroba przewlekła | Czy implantacja jest możliwa? | Wymagana ostrożność / uwagi |
| Cukrzyca typu 1 / 2 | Tak (przy wyrównanym poziomie cukru) | Kontrola glikemii, częste wizyty kontrolne |
| Nadciśnienie tętnicze | Tak | Stabilne ciśnienie, poinformowanie o lekach |
| Osteoporoza | Tak (indywidualna ocena) | Ostrożność przy leczeniu bisfosfonianami |
| Choroby serca | Tak | Konsultacja kardiologiczna, kontrola leków przeciwzakrzepowych |
| Choroby autoimmunologiczne | Tak (w remisji) | Stały nadzór lekarza prowadzącego |
| Choroby nowotworowe | Zazwyczaj po zakończeniu terapii | Odroczenie zabiegu min. 6–12 miesięcy po radioterapii |
Konsultacja implantologiczna – pierwszy krok do bezpiecznego leczenia
Pacjent z chorobą przewlekłą powinien zostać zakwalifikowany do implantacji dopiero po kompleksowej konsultacji medycznej.
W trakcie wizyty implantolog:
- analizuje dokumentację medyczną,
- ocenia wyniki badań krwi, ciśnienia, RTG i tomografii,
- omawia z pacjentem przyjmowane leki i ich wpływ na gojenie,
- ustala indywidualny plan leczenia, dostosowany do stanu zdrowia i stylu życia.
W niektórych przypadkach może być wskazane leczenie przygotowawcze – np. poprawa higieny jamy ustnej, regeneracja kości czy stabilizacja choroby ogólnoustrojowej.
Jak przygotować się do zabiegu przy chorobach przewlekłych
- Skonsultuj się z lekarzem prowadzącym (diabetolog, kardiolog, endokrynolog).
- Ustal plan leków – niektóre preparaty mogą wymagać modyfikacji dawki.
- Wykonaj higienizację jamy ustnej – skaling, piaskowanie, leczenie ubytków.
- Zadbaj o dietę i nawodnienie – wspiera to proces gojenia.
- Unikaj stresu i wysiłku fizycznego przed i po zabiegu.
Ścisłe przestrzeganie zaleceń pozwala zminimalizować ryzyko powikłań i zapewnia pełen sukces leczenia implantologicznego.
FAQ – najczęściej zadawane pytania
Czy implanty są możliwe przy cukrzycy typu 2?
Tak, jeśli poziom glukozy jest dobrze kontrolowany. Pacjenci z cukrzycą typu 2 są coraz częściej kwalifikowani do implantacji. Ważne jest utrzymanie stabilnego poziomu HbA1c oraz regularne wizyty kontrolne.
Czy przyjmowanie leków na nadciśnienie jest przeciwwskazaniem?
Nie. Większość leków nie wpływa negatywnie na gojenie, ale należy poinformować implantologa o ich rodzaju – szczególnie jeśli działają na krzepliwość krwi lub rytm serca.
Czy można mieć implanty przy osteoporozie?
Tak, o ile choroba jest kontrolowana. Pacjent musi poinformować lekarza, jeśli stosuje bisfosfoniany – wtedy zabieg wymaga dodatkowej konsultacji i indywidualnego planu.
Czy choroby autoimmunologiczne wykluczają implanty?
Nie, ale konieczna jest stabilna remisja choroby. Leczenie immunosupresyjne może wydłużać gojenie – dlatego zabieg powinien być zaplanowany w okresie najmniejszej aktywności choroby.
Czy palenie papierosów zwiększa ryzyko powikłań przy implantach?
Tak. Nikotyna upośledza mikrokrążenie i znacząco obniża skuteczność osteointegracji. Pacjentom z chorobami przewlekłymi zaleca się całkowitą rezygnację z palenia przed zabiegiem i w trakcie leczenia.
Jak długo trwa proces gojenia po implantacji u pacjentów z chorobami przewlekłymi?
Zazwyczaj o 1–2 miesiące dłużej niż u osób zdrowych. Proces ten można wspierać poprzez prawidłową higienę, dietę bogatą w białko i witaminy oraz regularne kontrole u implantologa.
Podsumowanie
Choroby przewlekłe nie są przeciwwskazaniem do wszczepienia implantów, ale wymagają indywidualnej oceny i ścisłej współpracy między implantologiem a lekarzem prowadzącym.
Odpowiednie przygotowanie, stabilny stan zdrowia i dbałość o higienę jamy ustnej pozwalają uzyskać trwałe i bezpieczne efekty leczenia.
Implanty zębów to dziś rozwiązanie dostępne dla większości pacjentów – również tych z cukrzycą, osteoporozą czy nadciśnieniem – pod warunkiem właściwego nadzoru medycznego i nowoczesnego podejścia terapeutycznego. Implanty zębowe oferuje Gabinet Stomatologiczny Dentus w Gdańsku oraz w Gdyni.
